Escalas de enfermería geriátrica
¿Cómo ordenar el cuidado geriátrico de una forma más clara?
En el cuidado del adulto mayor, las escalas de enfermería suelen aparecer cuando la memoria ya no alcanza. Ver a la misma persona todos los días no garantiza entender cómo está realmente. A veces ocurre que la rutina se vuelve cómoda, y esa comodidad tapa cambios pequeños pero importantes. ¿Por qué importa? Porque, como menciona la ASUNIVEP en un estudio, el cuidado necesita algo más que intuición para sostenerse en el tiempo.
Estas valoraciones no nacen como formularios ni como trámites. En cambio, funcionan como un punto de apoyo común. Ayudan a ordenar lo que pasa en el cuerpo, en la mente y en la vida diaria del adulto mayor, para que las decisiones no dependan de quién esté de turno ni de cuánto recuerde cada uno. Cuando se usan bien, permiten hablar el mismo idioma dentro del equipo y actuar con mayor coherencia.
1. Escalas de enfermería para entender qué tan autónoma es una persona
Antes de pensar en caídas, medicamentos o diagnósticos complejos, conviene detenerse en algo más básico. ¿Qué puede hacer esta persona por sí misma hoy? No ayer, no “en general”. Hoy.
a) Índice de Barthel: Qué tan independiente es una persona hoy
Tal y como se menciona en nuestro artículo anterior sobre escalas de valoración, el Índice de Barthel sirve para responder una pregunta directa: cuánta ayuda necesita alguien para funcionar en su día a día. No busca explicar por qué, solo medir el nivel real de apoyo que requiere en lo básico.
Evalúa diez actividades de la vida diaria: comer, lavarse, vestirse, arreglo personal, deposiciones, micción, usar el retrete, trasladarse, deambular y escalones. Cada actividad suma puntos según el grado de ayuda necesaria y el tiempo que toma realizarla.
El resultado final va de 0 a 100, donde 0 indica dependencia total, 50 dependencia parcial y 10 independencia funcional. ¿Por qué importa? Porque ese número orienta decisiones concretas: nivel de cuidado, necesidad de apoyo en casa o ingreso a una institución, y seguimiento de procesos de rehabilitación. Aun así, no es una escala rígida: perder puntos no tiene el mismo significado en una persona muy dependiente que en alguien casi autónomo. El contexto siempre pesa.
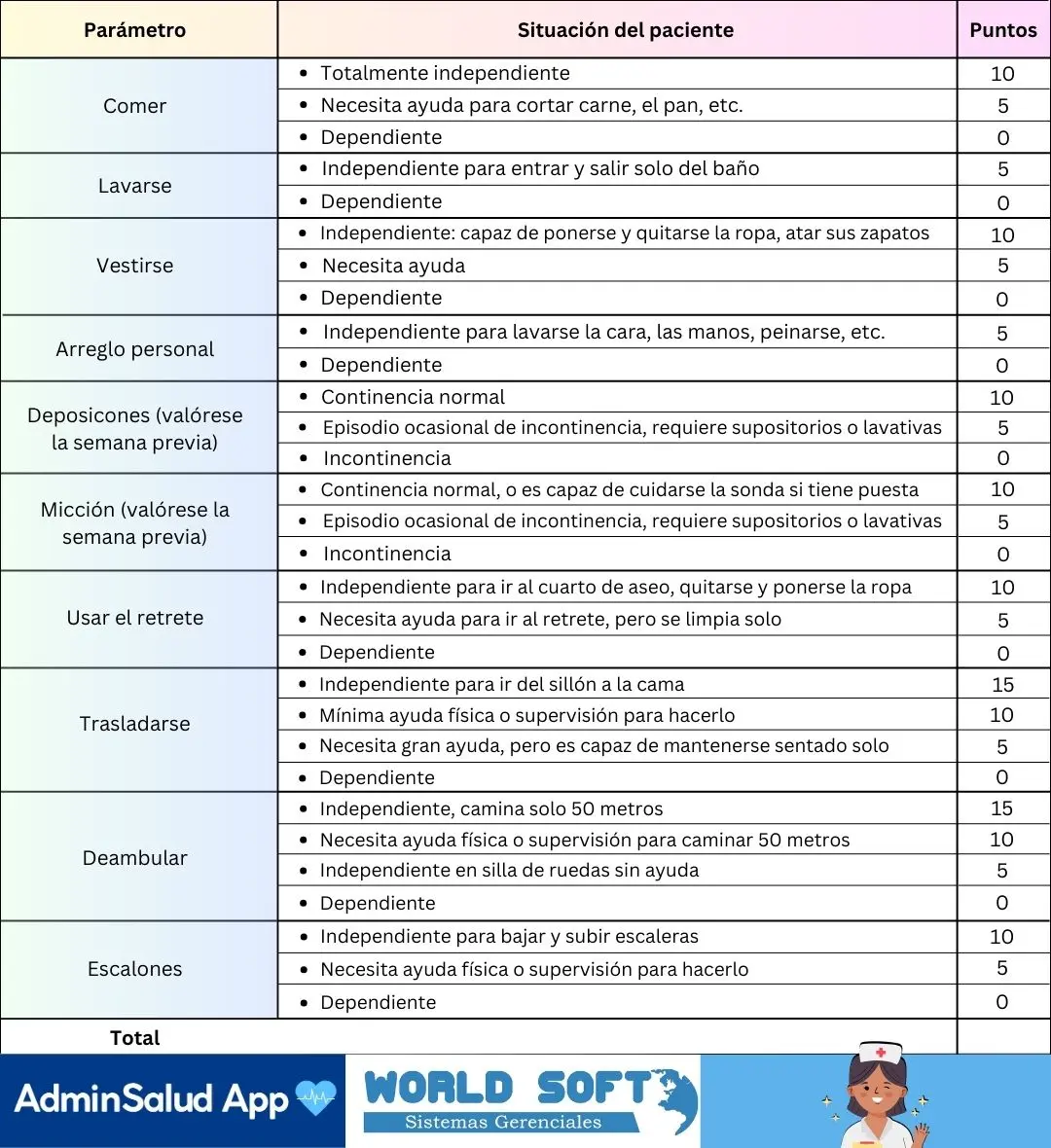
Barthel se mantiene vigente por una razón simple: es rápido, claro y clínicamente útil. En pocos minutos ofrece una fotografía funcional confiable sobre la cual planear el cuidado.
b) Escala de Katz: Cómo se pierde (o se recupera) la autonomía
Mientras Barthel mide cuánto apoyo se necesita, Katz ayuda a entender el proceso de la dependencia. Su aporte clave fue mostrar que la pérdida de autonomía no ocurre al azar, sino que sigue un orden bastante predecible.
Evalúa seis funciones básicas: bañarse, vestirse, usar el retrete, moverse, mantener la continencia y alimentarse. Cada una se clasifica de forma binaria: independiente (1) o dependiente (0), sin puntos intermedios.

Aquí el orden importa. Por lo general, bañarse es la primera función que se pierde y alimentarse, la última. Hay un dato clínico que orienta mucho: cuando una persona ya no puede alimentarse sola, casi siempre presenta dependencia en todas las funciones anteriores. No es una regla absoluta, pero se repite con frecuencia.
El resultado no se expresa en números, sino en letras, desde la A (independencia total) hasta la G (dependencia completa). Esto permite describir el estado funcional tal como se vive, no como “podría” ser en condiciones ideales.
Katz es especialmente útil en pacientes con deterioro avanzado, enfermedades crónicas o en cuidados paliativos, y en situaciones donde importa más la realidad cotidiana que la capacidad física teórica. Si alguien puede bañarse, pero no lo hace, Katz lo registra como dependencia. Y para el cuidado diario, esa honestidad suele ser clave.
Otras escalas de enfermería importantes
c) Escala de la Cruz Roja: Cuánta ayuda física necesita, y con qué urgencia
La Escala Funcional de la Cruz Roja está pensada para una cosa muy concreta: estimar rápido el nivel de dependencia física. No profundiza, no descompone. Clasifica.
En menos de un minuto ubica a la persona en uno de seis grados (0 a 5), a partir de dos variables clave: movilidad y control de esfínteres. Con eso basta para tener una idea clara del apoyo diario que necesita.
- Grados 0–1: independencia o dificultades leves.
- Grado 2: aparece la necesidad de ayuda ocasional.
- Grado 3: punto de alerta. Desde aquí la dependencia es significativa y suele asociarse a mayor riesgo de complicaciones.
- Grados 4–5: dependencia casi total o incapacidad funcional.
¿Dónde está su valor real? En la rapidez y en el lenguaje común que ofrece. Permite que profesionales y familias entiendan de inmediato cuánto soporte físico se requiere, sin entrar en evaluaciones complejas. Es una escala para decidir rápido y no perder tiempo cuando el cuidado lo exige.

d) Escala de Lawton y Brody: la autonomía que no siempre se ve
Lawton y Brody miran otro nivel de la autonomía. No preguntan si la persona puede caminar o vestirse, sino si puede organizar su vida diaria sin ayuda.
Evalúa ocho actividades instrumentales: usar el teléfono, hacer compras, preparar comida, cuidar la casa, lavar la ropa, desplazarse, manejar la medicación y administrar el dinero. Cada una se registra de forma simple: 1 si es independiente, 0 si es dependiente. El puntaje final va de 0 (dependencia total) a 8 (independencia completa).
Aquí aparece algo clave. Una persona puede moverse bien, incluso verse “funcional”, y aun así equivocarse con los medicamentos o no poder manejar su dinero. ¿Por qué importa? Porque muchas veces esa es la primera señal de deterioro cognitivo, incluso antes de que aparezcan problemas físicos evidentes.
Lawton no mide fuerza ni equilibrio; mide capacidad de gestión personal. Por eso exige contexto y conocimiento de la historia de vida del paciente. No se trata de cumplir tareas, sino de saber si esas tareas siempre fueron parte de su día a día.

2. Escalas de enfermería para prevenir antes de que ocurra el daño
En geriatría, muchas veces el problema no es qué hacer, sino cuándo. Llegar tarde cambia todo. Por eso, buena parte del cuidado se juega antes de que el daño sea visible.
Con base en una tesis de grado de la Universidad de Valladolid, las úlceras por presión no aparecen de golpe. Se van formando poco a poco, bajo la piel, mientras el cuerpo permanece quieto, la circulación se compromete o la nutrición no acompaña. Cuando la lesión se ve, el proceso ya lleva tiempo. De ahí la importancia de anticiparse con dos valoraciones conocidas, como Norton y Braden.
a) Escala de Norton: Detectar rápido si la piel está en riesgo
La escala de Norton se usa cuando no hay tiempo que perder. Funciona bien como valoración inicial, sobre todo en hospitalización o en el ingreso de un paciente. Su fortaleza no está en el detalle, sino en la rapidez con la que orienta.
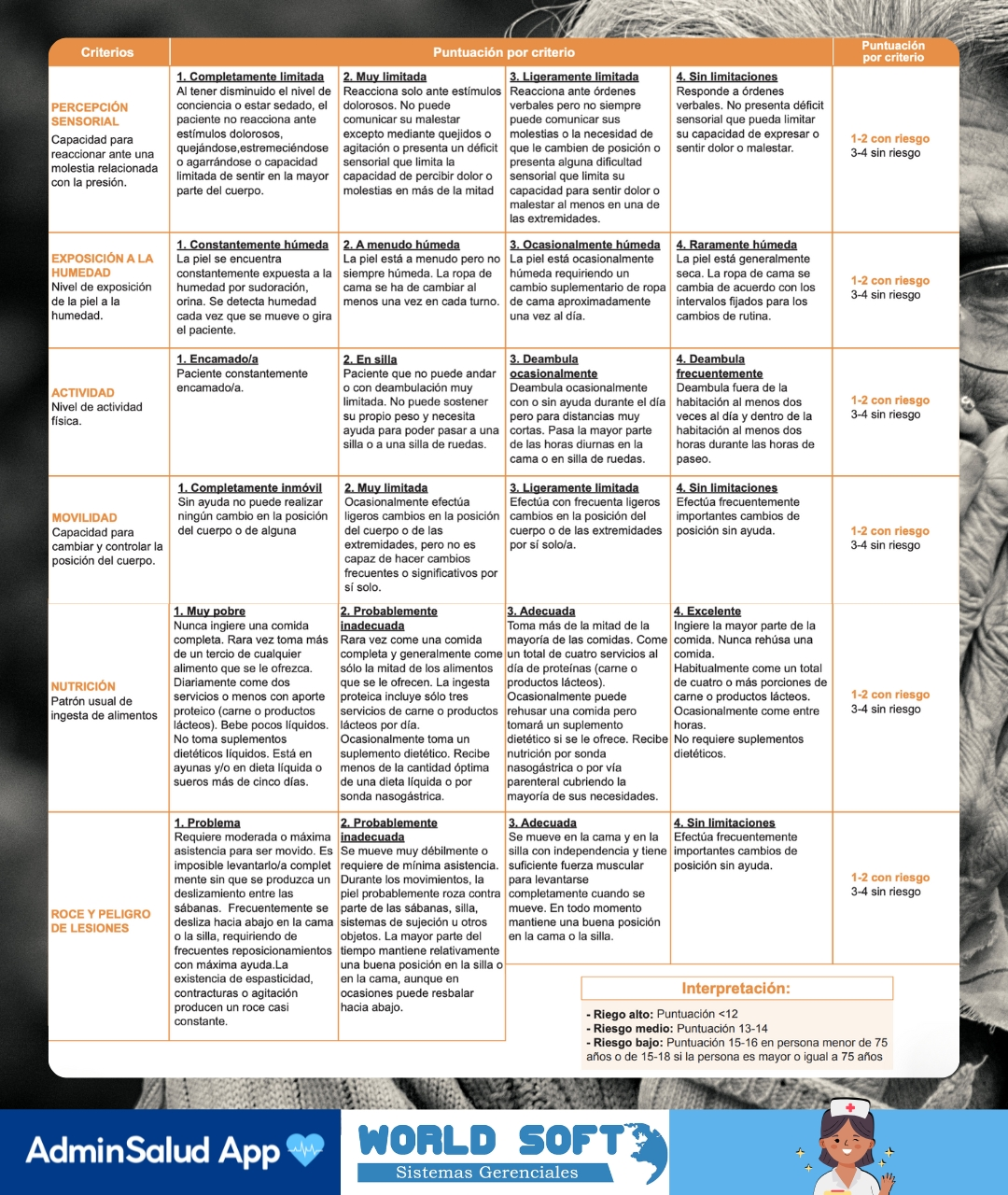
Evalúa cinco aspectos clave del estado general: estado físico (nutrición, hidratación, temperatura), estado mental, nivel de actividad, movilidad e incontinencia. Son variables simples, pero suficientes para anticipar si la piel puede deteriorarse. Cada ítem se puntúa de 1 (mayor deterioro) a 4 (menor compromiso). El resultado total va de 5 a 20 puntos y se interpreta así:
- 5 a 11: riesgo alto de úlceras por presión.
- 12 a 14: riesgo evidente.
- 15 o más: riesgo mínimo.
En la práctica, Norton actúa como un semáforo clínico: permite decidir rápido si hay que intervenir de inmediato o mantener vigilancia cercana.

b) Escala de Braden: Cuando el riesgo no se ve a simple vista
Entre las escalas de enfermería, la de tipo Braden entra en juego cuando se necesita afinar la evaluación. No reemplaza a Norton; la complementa. Su aporte está en mirar factores menos evidentes, pero decisivos en pacientes frágiles o críticos.
Aquí se analiza si la persona percibe la presión y el dolor, cuánta humedad tolera su piel, cómo es su nutrición real y un punto clave que suele pasarse por alto: la fricción y la cizalla. Ese deslizamiento constante en la cama o el roce con las sábanas también daña el tejido, aunque no siempre se note de inmediato.
El puntaje total va de 6 a 23 puntos. Los valores bajos indican mayor riesgo:
- Menos de 12 puntos: riesgo alto.
- 13 a 14 puntos: riesgo medio.
- Riesgo bajo: entre 15 y 16 puntos en personas mayores de 75 años, o 15 a 18 en menores de esa edad.
Braden exige un poco más de tiempo, pero ofrece algo clave: una base sólida para planes de cuidado más precisos, especialmente cuando la prevención debe ser rigurosa y sostenida.
¿Cuál usar? Depende del momento
No hay una respuesta única. Norton es práctica cuando se necesita una detección rápida. Braden resulta clave cuando el cuidado debe ser más preciso y sostenido. En manos de enfermería, ambas ayudan a que el riesgo no termine convertido en herida.
Otras escalas de enfermería para la prevención
Una caída en una persona mayor rara vez es casual. Suele ser la señal de algo más: debilidad, desorientación, efectos de medicamentos. Y, después, aparece el miedo. Por eso no se espera a que ocurra; se evalúa antes con herramientas de valoración como Downton y Tinetti.
c) Escala de Downton: Detectar el riesgo antes de la caída
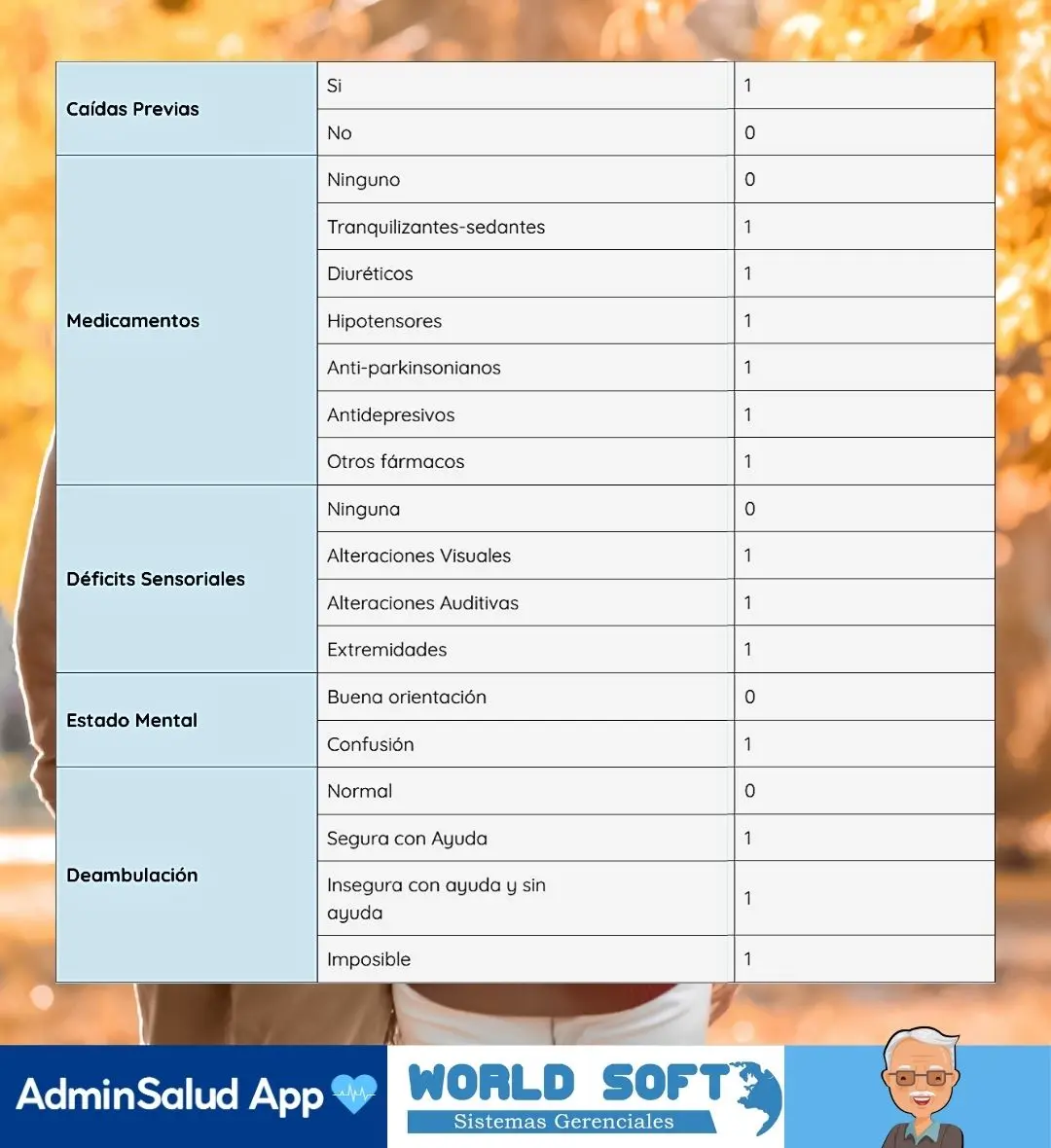
Como se menciona en una publicación de la Revista Cubana de Medicina Física y Rehabilitación, la escala de Downton funciona como una alerta temprana. No observa el movimiento en sí, sino los factores que, sumados, aumentan la probabilidad de una caída. Es, en cierto modo, revisar la “mochila” de riesgos que la persona carga cada día. Evalúa cinco áreas concretas:
- Caídas previas, especialmente en el último año.
- Medicamentos que pueden afectar el equilibrio o la presión arterial.
- Déficits sensoriales, como problemas visuales o auditivos.
- Estado cognitivo, incluyendo confusión u orientación alterada.
- Movilidad, valorando si la marcha es segura o inestable.
La puntuación total va de 0 a 11 puntos. Un resultado de 3 puntos o más indica un riesgo significativo y obliga a actuar: revisar el entorno, ajustar medicación, reforzar apoyos. Una puntuación baja no elimina el riesgo, pero permite un seguimiento menos intensivo. Downton no explica cómo cae una persona; avisa quién tiene más probabilidades de hacerlo.
d) Escala de Tinetti: Entender cómo se mueve el cuerpo
Si las escalas de enfermería tipo Downton señalan el riesgo, la de tipo Tinetti muestra el mecanismo. Aquí no se pregunta: se observa. El profesional mira cómo la persona se mueve en situaciones reales. La escala analiza dos componentes:
- Equilibrio, desde cómo se sienta y se levanta hasta cómo responde a un leve empujón.
- Marcha, observando la longitud del paso, la simetría, la estabilidad y la postura al caminar.
El puntaje total va de 0 a 28 puntos. La interpretación es directa:
- Menos de 19 puntos: riesgo alto de caídas.
- Entre 19 y 24: riesgo moderado.
- Más de 24: riesgo bajo, aunque no inexistente.
Tinetti es especialmente útil para diseñar intervenciones físicas concretas, como ejercicios de equilibrio, fortalecimiento o ajustes en ayudas técnicas. No predice desde el contexto, como Downton, sino desde el cuerpo en movimiento.


Mirarlas juntas cambia el enfoque
Downton ayuda a decidir a quién vigilar más de cerca. Tinetti permite entender qué está fallando en el movimiento. Usarlas en conjunto no suma burocracia; mejora la prevención. Y en geriatría, prevenir una caída suele marcar la diferencia entre conservar autonomía o perderla.
3. Escalas de enfermería para entender la mente y las emociones
Como menciona el Consejo General de la Psicología de España en una de sus publicaciones, no todo cambio es físico. Y no, no toda tristeza se explica por la edad. En el cuidado geriátrico, la mente y las emociones suelen hablar en voz baja. Si no se escuchan a tiempo, pasan desapercibidas.
a) Pfeiffer (SPMSQ): Detectar a tiempo cuando algo empieza a cambiar
En el adulto mayor, no todos los olvidos significan lo mismo. Algunos son parte de la vida diaria; otros marcan un giro. El test de Pfeiffer ayuda a diferenciarlo sin vueltas. Es breve, conversacional y se integra bien a la valoración de enfermería.
Consta de 10 preguntas sencillas que exploran orientación, memoria y atención. Se pregunta por datos cotidianos —la fecha, el lugar, información personal— y se incluye un cálculo simple. No busca diagnosticar, sino observar si la persona sigue conectada con su entorno y su historia. La clave está en contar errores, no aciertos. Según el número de fallos, se clasifica el estado cognitivo:
- 0 a 2 errores: funcionamiento cognitivo conservado.
- 3 a 4 errores: deterioro leve.
- 5 a 7 errores: deterioro moderado.
- Más de 8 errores: deterioro severo.

Hay un ajuste importante: el nivel educativo. En personas con baja escolaridad se permite un error adicional; en quienes tienen estudios superiores, se resta un error. Este matiz evita confundir falta de educación con deterioro cognitivo. Pfeiffer no da un diagnóstico, pero sí lanza una señal clara: aquí conviene mirar con más calma.
b) Escala de Yesavage: Cuando la tristeza no se dice en voz alta
En geriatría, la depresión rara vez se presenta como tristeza explícita. A veces aparece como apatía, aislamiento o pérdida de interés. Entre las escalas de enfermería, la de tipo Yesavage se creó para detectar eso que no siempre se nombra.
A diferencia de otros instrumentos, no se apoya en síntomas físicos —que pueden confundirse con enfermedades crónicas—. Se centra en cómo la persona percibe su vida. Son preguntas simples, de respuesta sí o no, sobre ganas, energía, sentido de propósito y disfrute cotidiano. La interpretación es directa:
- 0 a 10 puntos: estado emocional dentro de lo esperado.
- 11 a 14 puntos: depresión leve a moderada.
- Más de 14 puntos: depresión severa.

Aquí no se pregunta “¿está deprimido?”. Se pregunta, más bien, cómo se siente viviendo. Y eso cambia la respuesta. Yesavage no etiqueta; abre la puerta para intervenir a tiempo y evitar que el malestar emocional pase desapercibido. Si quieres conocer más sobre esta escala te invitamos a visitar la siguiente publicación.
4. Escalas de enfermería para medir lo que no siempre se puede decir
a) EVA: Cuando la persona puede decir cuánto le duele
Con base en un trabajo de grado de la Universidad Cooperativa de Colombia, la Escala Visual Análoga (EVA) parte de una idea sencilla: preguntarle directamente al paciente por su dolor. En una escala de 0 a 10, la persona señala la intensidad que siente. Es rápida, fácil de aplicar y de registrar, por eso sigue siendo la más usada en la práctica diaria.
Su fortaleza es, justamente, su simplicidad. Funciona bien cuando el adulto mayor comprende la pregunta y puede responder con claridad. Ahí, el número orienta decisiones inmediatas y permite hacer seguimiento en el tiempo.
El límite aparece cuando esa comprensión no está garantizada. En personas con deterioro cognitivo, dificultades de comunicación o estados confusionales, la EVA puede fallar. Un “no me duele” no siempre refleja ausencia de dolor; a veces solo indica que la persona no logra expresarlo. En esos casos, insistir con EVA da una falsa sensación de control.

b) PAINAD: Cuando las palabras no alcanzan
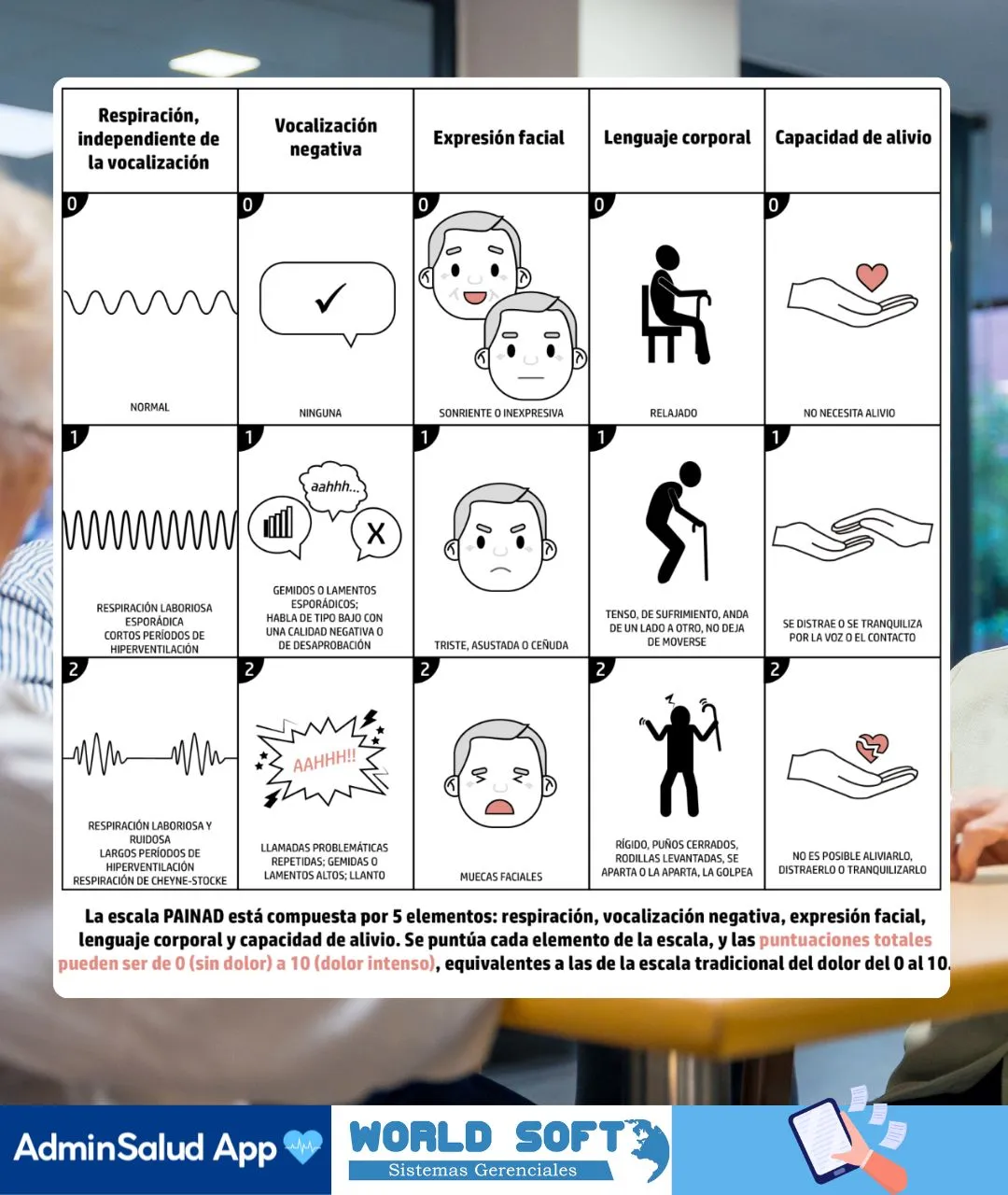
Cuando el paciente no puede decir cuánto le duele, la observación clínica se vuelve central. La escala PAINAD fue diseñada precisamente para estos escenarios, especialmente en personas con demencia o deterioro cognitivo avanzado.
Aquí no se pregunta; se observa. La escala valora cinco aspectos del comportamiento: respiración, vocalización, expresión facial, lenguaje corporal y capacidad de consuelo. Cada uno se puntúa de 0 a 2, con un resultado total entre 0 y 10, comparable en rango a la EVA, pero basado en signos visibles.
Lo importante no es un gesto aislado, sino el patrón. Un quejido persistente, rigidez al movilizarse o una expresión facial tensa pueden indicar dolor, incluso cuando no hay palabras. Por eso el rol de enfermería es clave: observar con atención, registrar de forma consistente y comparar en el tiempo. Sin continuidad, la información pierde fuerza.
PAINAD no elimina la complejidad del manejo del dolor en demencia, pero sí ofrece un marco confiable para actuar. Permite ajustar intervenciones, evitar el subtratamiento y sostener un cuidado más humano, incluso cuando la comunicación ya no es posible.
Elegir bien la escalas de enfermería también es cuidar
EVA y PAINAD no se excluyen entre sí. Se complementan. La clave está en usarlas según la condición real de la persona, no por costumbre. El problema no es equivocarse de escala, sino no ajustar la herramienta cuando la situación cambia.
¿Y esto por qué importa? Porque el dolor no evaluado termina afectando la movilidad, el descanso, el ánimo y la relación con el entorno. En geriatría, valorar el dolor es una decisión clínica, pero también ética. A veces se pregunta. Otras veces, se observa. Lo que no debería pasar es que no se registre ni se haga seguimiento. Aunque no se nombre, el cuerpo sigue hablando.
Nutrición y delirio: una relación menos obvia de lo que parece
A veces ocurre que el foco está puesto en los síntomas visibles y se deja de lado algo más cotidiano: la alimentación. En el adulto mayor, la nutrición no solo mantiene el cuerpo en marcha; también sostiene la claridad mental. Cuando faltan proteínas, energía o micronutrientes, empiezan a aparecer señales que no siempre se leen como nutricionales: cansancio persistente, infecciones repetidas, más caídas… y, en no pocos casos, confusión aguda. Para conocer más en detalle puedes visitar un minucioso trabajo de grado de la Universidad de Cantabria.
En entornos geriátricos —residencias, estancias hospitalarias, cuidados prolongados— la desnutrición es más frecuente de lo que se cree. No irrumpe de golpe. Avanza despacio y, por eso mismo, se confunde con “cosas de la edad”. Un poco menos de apetito, algo de apatía, ropa que empieza a quedar grande. Nada urgente, hasta que lo es.
a) Escala MNA: Detectar el riesgo antes de que se note
Las escalas de enfermería tipo Mini Nutritional Assessment (MNA) están pensadas para llegar temprano. No esperan a que la malnutrición sea evidente. Combinan datos objetivos —peso, medidas corporales, cambios recientes— con algo clave en el adulto mayor: cómo percibe su alimentación y su estado general.
La interpretación es directa:
- 12 a 14 puntos: estado nutricional adecuado.
- 8 a 11 puntos: riesgo de desnutrición.
- 0 a 7 puntos: malnutrición establecida.
¿Y esto por qué importa? Porque detectar el riesgo permite intervenir antes de que aparezcan complicaciones, incluidas las cognitivas. Aquí, el valor del MNA no está solo en el número, sino en el momento en que se aplica.

Del puntaje a la acción
Un MNA bajo no debería quedarse en el registro. Debe traducirse en decisiones concretas y seguimiento. Sin continuidad, el riesgo persiste; con trazabilidad, la nutrición deja de ser un aspecto secundario y pasa a cumplir un rol preventivo real. En geriatría, comer mejor no es solo sumar calorías. Es proteger la lucidez y la estabilidad.
b) Escala CAM: Cuando la conciencia va y viene
La confusión en el adulto mayor suele ser fluctuante. Como se menciona en un estudio de la ASCyD, puede estar orientado por la mañana y desorientado horas después. Ese vaivén no suele ser un olvido común. Muchas veces apunta a un delirio, o síndrome confusional agudo.
El Confusion Assessment Method (CAM) no funciona como una escala numérica. Es un filtro clínico que ayuda a decidir si ese cambio mental requiere atención inmediata. Se basa en cuatro criterios:
- Inicio agudo y curso fluctuante: cambio reciente respecto al estado habitual, con variaciones a lo largo del día.
- Déficit de atención: dificultad para concentrarse o seguir instrucciones simples.
- Pensamiento desorganizado: discurso incoherente, ideas mal conectadas.
- Alteración del nivel de conciencia: desde somnolencia marcada hasta agitación.
Para considerar un CAM positivo, deben estar presentes el inicio agudo y el déficit de atención, junto con al menos uno de los otros dos criterios. Aquí no hay matices: si se cumple, hay que actuar.

¿Por qué este tipo de escalas de enfermería cambia el rumbo del cuidado?
La fuerza del CAM está en algo muy concreto: ayuda a no confundir delirio con demencia o con “comportamientos propios de la edad”. A diferencia del deterioro cognitivo crónico, el delirio suele tener una causa reversible. Infecciones, deshidratación, dolor mal manejado, efectos adversos de fármacos… la lista es conocida.
Al ser breve y basada en observación clínica, resulta especialmente útil en hospitales, postoperatorios o cambios de entorno. Permite encender la alarma correcta y evita que el delirio quede mal etiquetado como mal humor, tristeza o desinterés.
Cuando la conciencia fluctúa, el tiempo cuenta. Y contar con una herramienta clara puede marcar la diferencia entre dejar pasar el cuadro o intervenir a tiempo para revertirlo.
6. Escala de enfermería neurológica: saber si se puede evaluar… antes de evaluar
Escala de Glasgow: El primer filtro
En geriatría, no siempre se puede empezar por la memoria, el ánimo o la orientación. A veces la pregunta previa es más básica —y más decisiva—: ¿la persona está realmente consciente y disponible para ser evaluada?
La Escala de Glasgow, desarrollada en 1974 por Teasdale y Jennett, cumple exactamente esa función. Como se menciona en un estudio de la CHUAC, no explica qué ocurre en el cerebro, pero sí determina si el paciente responde al entorno. Sin este paso, cualquier valoración posterior queda sin sustento.
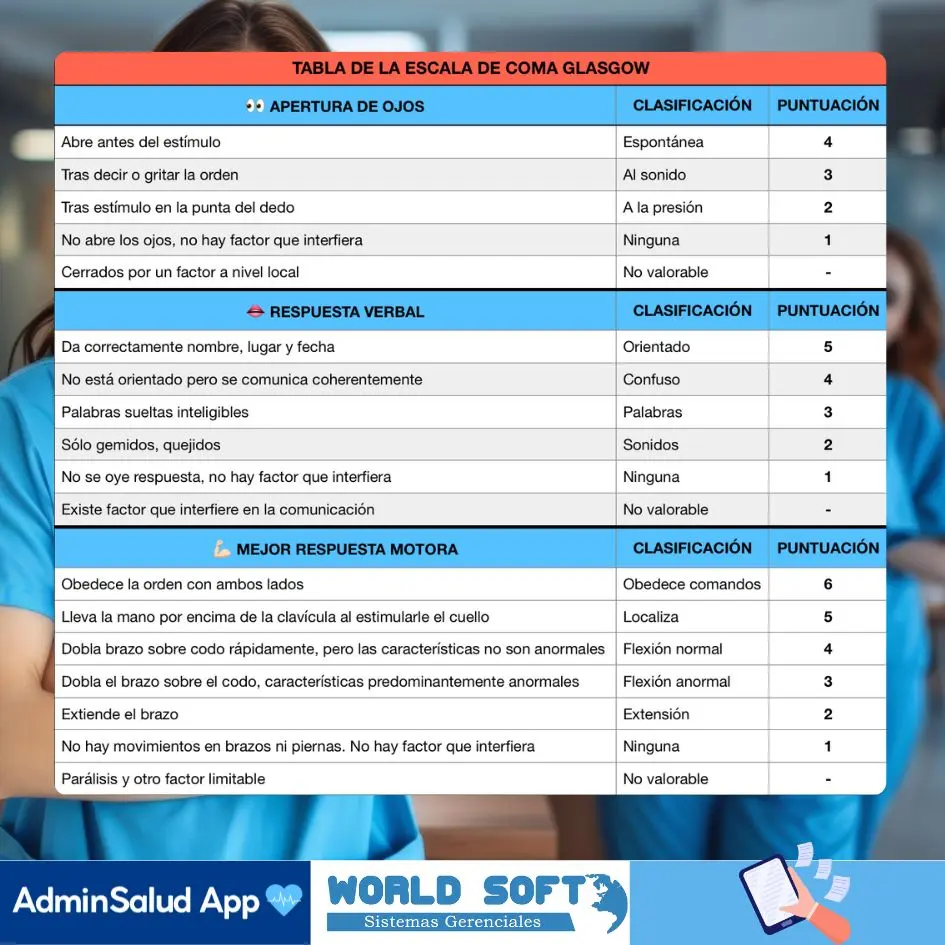
¿Qué observa Glasgow?
Tres respuestas simples, pero altamente informativas, que reducen la subjetividad clínica:
- Apertura ocular: si abre los ojos espontáneamente o solo ante estímulos.
- Respuesta verbal: si está orientado, confuso o no responde.
- Respuesta motora: si obedece órdenes o reacciona ante estímulos físicos (el componente más fiable).
La suma de estas respuestas da un puntaje total entre 3 y 15.
¿Cómo orienta las decisiones?
Aquí está su valor real:
- 13 a 15 puntos: nivel de conciencia conservado. Es posible avanzar con escalas cognitivas y emocionales.
- Menos de 12 puntos: alerta clínica. La prioridad deja de ser la evaluación funcional y pasa a ser la búsqueda de causas agudas: infección, deshidratación, efectos farmacológicos o un evento neurológico en curso.
Glasgow no diagnostica, pero marca el camino.
Límites que hay que tener en cuenta
No mide la gravedad del daño cerebral ni reemplaza una valoración neurológica completa. Además, factores frecuentes en geriatría —demencia previa, déficits sensoriales, sedantes— pueden modificar el puntaje. Por eso siempre debe interpretarse en comparación con el estado basal del adulto mayor. Si quieres conocer más sobre la escala de glasgow te invitamos a visitar nuestro último artículo.
Cuando las escalas de enfermería trabajan juntas
Ninguna escala funciona de forma aislada. El cuidado geriátrico real aparece cuando los datos se conectan, se registran y se comparten entre turnos. Ahí el cuidado deja de depender de la memoria o del “yo creo”, y pasa a sostenerse en información clara y continua.
Este tipo de herramientas no le quitan humanidad al cuidado. Al contrario, la resguardan. Porque cuidar bien no es hacer más cosas, sino hacerlas con criterio, con sentido y con continuidad. Te invitamos a optimizar los registros de enfermería con AdminSalud, software diseñado a la medida para gestionar hogares geriátricos o empresas de enfermería.

